Standard resuscitace v nemocnici
25. 9. 2013
Standard léčebného plánu
Kardiopulmonální resuscitace v nemocnici
A. Identifikační údaje
Autor: prim. MUDr. Vyhnal Jiří
Verze provedení: 23.7.2012
Za zpracování a další aktualizaci standardu odpovídá: MUDr. Vyhnal Jiří
ARO oddělení Nemocnice Kyjov
Kdo péči poskytuje: zaměstnanci Nemocnice Kyjov
B. Věcný rámec standardu
B1. Vymezení věcného rámce standardu
Použité pojmy a zkratky: KPR – kardiopulmonální resuscitace, NR – neodkladná resuscitace: synonymum, kde je namísto obsahové stránky vyjádřena spíše naléhavost děje, NZO - náhlá zástava oběhu, DC - dýchací cesty, ARO, JIP, LMA
Definice problému: Kardiopulmonální resuscitace (KPR, NR) je soubor postupů sloužících k neprodlenému obnovení průtoku okysličené krve mozkem. Je prováděna u pacienta, u kterého je podezření na náhlé selhání jedné či více základních životních funkcí: vědomí, dýchání a krevního oběhu.
Klasifikace možných variant KPR:
KPR (NR) rozlišujeme základní a rozšířenou.
Základní neodkladnou resuscitaci lze poskytovat bez jakýchkoliv pomůcek, přístrojů a léčiv.
Rozšířenou neodkladnou resuscitaci poskytují zdravotničtí pracovníci. K poskytování rozšířené neodkladné resuscitace jsou potřeba pomůcky, přístroje a léky.
Předpokladem úspěchu NR je co nejčasnější nahrazení základní NR postupy rozšířené NR, tedy co nejčasnější dostupnost kvalifikovaných, vhodně vybavených zdravotnických pracovníků.
B2. Kvalifikační předpoklady
Základní neodkladnou resuscitaci poskytují občané v rámci první pomoci kdekoliv v terénu. Její poskytování není vázáno na instituce.
Ve zdravotnických zařízeních je poskytována zakladní i rozšířená neodkladná resuscitace.
Veškerý nezdravotnický personál Nemocnice Kyjov je povinen poskytnout základní neodkladnou resuscitaci, kdekoliv v areálu nemocnice v rámci první pomoci.
Základní i rozšířenou neodkladnou resuscitaci poskytují všchni zdravotničtí pracovníci Nemocnice Kyjov, kdekoliv v areálu nemocnice. Schopnost poskytnout neodkladnou resuscitaci je pro zdravotnické pracovníky zcela obecnou povinností.
C. Proces péče
C1. Vstupní podmínky procesu péče
Viz. Vývojový diagram VD1,VD2,VD3
Vstupní kriteria pacienta:
Obecně:
Neodkladnou resuscitaci zahajujeme při podezření na selhání jedné či více základních životních funkcí.
Neodkladnou resuscitaci nezahajujeme
nastalo-li selhání jedné či více základních životních funkcí při terminálním stavu dále neléčitelného onemocnění.
jsou přítomny jisté známky smrti ( posmrtná ztuhlost, mrtvolné skvrny, Tonelliho příznak, hniloba).
NZO trvala prokazatelně více jak 15 minut u dospělého a více jak 20 minut i dítěte za podmínek normotermie.
je správné postupovat při pochybnostech v zájmu nemocného, a proto je neindikované zahájení neodkladné resuscitace hodnoceno jako mnohem menší chyba, nežli chybné rozhodnutí o jejím nezahájení.
pokud pacient vyslovil přání nebýt resuscitován a toto přání je nezpochybitelně dokumentováno. Pacient má právo kdykoliv své přání ústně nebo písemně změnit.
obecně lze konstatovat, že nezdravotnický personál nemocnice NR nezahajuje jen v případě přítomnosti jistých známek smrti, zdravotnický personál se řídí výše uvedeným doporučením v plném rozsahu.
Neodkladnou resuscitaci ukončíme
neodkladnou resuscitaci může ukončit pouze lékař.
lékař ukončí neodkladnou resuscitaci v těchto případech :
1. dojde obnovení oběhu
2. jsou-li přítomny jisté známky smrti
3. trvá-li bez přerušení asystolie více jak 30 minut během NR
4. pokud se během NR objevila komorová fibrilace je doporučeno ukončit NR až za 60 minut
5. pokud během NR byla podána trombolýza doporuje se NR ukončit až za 90 minut
6. pokud je přítomna hypotermie pacienta, doporučuje se ukončit NR až po obnovení normální teploty jádra ( nad 36 st.)
nezdravotnický a nelékařský zdravotnický personál nemocnice může ukončit NR jen při plném obnovení dýchání a oběhu, nebo na základě rozhodnutí přivolaného lékaře, resuscitačního týmu
Kriteria pro zahájení NR
Kriteria pro zahájení NR vycházejí z hodnocení stavu tří základních životních funkcí : vědomí , dýchání a krevního oběhu.
Vědomí:
Zhodnocení vědomí, obnovení a zajištění průchodnosti dýchacích cest.
Prvním bodem je zjištění, zda postižená osoba je v bezvědomí. Za bezvědomou považujeme
každou ležící či zhroucenou osobu, která nereaguje na hlasité oslovení nebo důrazný dotek.
Správným postupem je zeptat se postižené osoby, zda je v pořádku a pokud neodpoví, pak s ním zatřást a sledovat odezvu, případně zaťukáme na jeho čelo, nebo jej štípneme nejlépe do oblasti trapezového svalu.
Jestliže dotyčná osoba nereaguje ani na důrazné podněty, došlo k poruše vědomí a provedeme uložení postiženého na záda.
Dýchání:
Dalším bodem je ověření zda účinného dýchání postiženého. Důležité je, že dýchání musíme vidět, slyšet a cítit. Provádí se tak, že zachránce udržuje hlavu postiženého v záklonu a nakloní se tváří nad jeho ústa. Pak pohledem sleduje hrudník nemocného ( zvedá se či nezvedá?), poslouchá dýchacích šelesty nad nosem a ústy nemocného ( slyší či neslyší?), cítí nápor vydechovaného vzduchu o svou tvář ( cítí, necítí?).
Při tomto vyšetření postiženého mohou nastat tyto situace:
1/ Pacient nedýchá - hrudník se nezvedá, nejsou slyšitelné dýchací šelesty, zachránce necítí nápor proudu vydechovaného vzduchu
2/ Pacient nedýchá normálně – jsou přítomny jen občasné lapavé dechy ( tzv. gasping ) o malé dechové frekvenci ( pod 10 /min ) a s malou hloubkou nádechu
3/ Pacient dýchá normálně - vidíme, že se zvedá hrudník ( min 12x za minutu ) a současně slyšíme a cítíme na tváři vydatný proud vydechovaného vzduchu. Postižený má většinou normální růžovou barvu kůže a vypadá, jako když spí.
Oběh:
Nedýchající nebo nenormálně dýchající ( přítomno lapavé dýchání ) pacient má pro nás nefunkční krevní oběh ( hodnocení pulsací na velkých tepnách se v součastnosti nedoporučuje ). NR dospělých se tedy zahajuje po zjištění bezvědomí, bezdeší, nebo lapavého dýchání.
Známky náhlé zástavy oběhu vyplývají především z patofyziologie mozkové anoxie. Do 15 sekund po přerušení průtoku krve mozkem upadá postižený do bezvědomí. Pokud dosud dýchal, mění se rytmické dýchání v agonální lapavé dechy a do 30 - 60 sekund zcela ustává. Stagnující krev ve tkáních je desaturována, sliznice jsou bezkrevné, lividní, či cyanotické. Postižený nabývá charakteristického mrtvolného vzhledu. Proto je hledání pulsace na velkých tepnách postup zbytečně oddalující rozhodnutí o zahájení NR.
Partneři na vstupu:
Kdokoliv, kdo je jako prvý přítomen stavu vedoucímu k indikaci NR
Formy prevence:
Prostředky prevence jsou specifické základnímu onemocnění, tedy každý lékař, nebo lékařský tým, který řeší stavy s vyšší incidencí selhání základních životních funkcí je povinen tyto prostředky zajistit.
C2. Vlastní proces péče
Viz. vývojové diagramy VD1,VD2,VD3
Komentář k jednotlivým procedurám vývojových diagramů.
Prvotní vyšetření : zhodnocení vědomí, dýchání, oběhu ( viz. kritéria pro zahájení NR )
Obnovení průchodnosti DC. pokud je cizí těleso přímo viditelné v dutině ústní , pak je vytáhneme.( velký kus potravy, spadlá umělá proteza). Rutinní kontrola dutiny ustní se v součastnosti nedoporučuje.
Nejjednodušší obnovení průchodnosti dýchacích cest se dnes provádí záklonem hlavy .
Nejčastější příčinou poruchy průchodnosti dýchacích cest je obstrukce kořenem jazyka.
Jazyk je spojený s dolní čelisti a jeho poloha závisí na napětí žvýkacího svalstva. Při vědomí
nebo ve spánku jsou dýchací cesty průchodné, protože je udržován tonus žvýkacího svalstva. V bezvědomí se sníží napětí svalstva, dolní čelist poklesne a jazyk ucpe dýchací
cesty. Nejjednodušším způsobem uvolnění dýchacích cest je prostý záklon hlavy a zvednutí
brady. Tímto úkonem jsme obnovily a hlavně zajistily průchodnost dýchacích cest.
Provedení viz . obrázek č. 1 v příloze tohoto standardu.
Přivolání pomoci : provádíme hlasitým voláním v případě pravděpodobného výskytu druhé osoby v místě poskytované NR a telefonicky. Na oddělení JIP nemocnice je primárně přivolán službu konající lékař, pokud není k dispozici je dalším v pořadí resuscitační tým ARO odd. Resuscitační tým ARO oddělení je primárně přivolán k NR pro všechna ostatní oddělení Nemocnice Kyjov.
Technika srdeční masáže:
1. poloha rukou je uprostřed hrudní kosti.
2. frekvence stlačování je cca 100/min.
3. hloubka stačování u dospěleho je 5 cm.
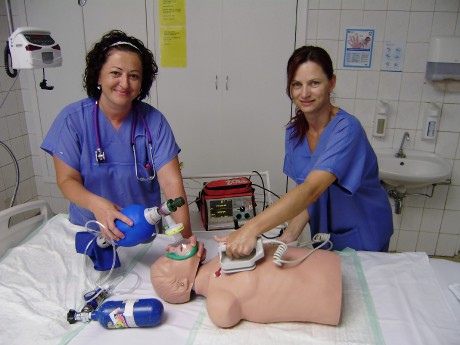
Viz. obrázek číslo 2 v příloze tohoto standardu
Je důležité, že srdeční masáž musí být prováděna rychle, důrazně a s minimem přerušování.
Stlačení hrudníku u dospělých se musí dělat oběma rukama, přesně ve střední čáře na hrudní kosti a kolmo dolů, aby se omezilo riziko poranění žeber. Je velmi důležité po každém stlačení zcela uvolnit tlak na hrudní kost, aby se mohlo srdce a plíce znovu naplnit krví.
Zápěstí horní ruky se položí přes spodní a hrudní kost se stlačuje dolů. Je možné si proplést
prsty. Masáž provádíme frekvencí 100/minutu do hloubky 5 cm, to je skoro dvě zmačknutí za
sekundu. U dětí hloubka komprese dosahuje 1/3 předozadního rozměru hrudníku.
Zevní masáž srdeční je dost namáhavá. Pro snížení námahy je potřeba, aby obě horní
končetiny byly napjaté v loktech a ke stlačení se používal kývavý pohyb horní části těla
záchrance. Nezapomínejte uvolnit po každém stlačení hrudní kost. I malý tlak snižuje
účinnost srdeční masáže. V případě dospělých nepřímá srdeční masáž předchází umělým
vdechům , poměr stlačení a umělých vdechů je ve všech věkových kategoriích 30:2 ( v případě
dvou zdravotníků nebo vyškolených zachránců je u dětí podle doporučení 2010 doporučeno
střídat komprese a dýchání z plic do plic poměrem 15:2 ) , u novorozenců 3:1.
U dětí do 1 roku používáme techniku kompresí dvěma nataženými prsty v případě
resuscitace jedním zachráncem. Při resuscitaci zajišťované dvěma a více osobami je
preferována technika stlačování dvěma palci s obemknutím hrudníku prsty z obou stran.
U starších dětí může být používána technika kompresí jednou nebo dvěma rukama podle
preferencí zachránce.
Technika dýchání z úst do úst, nosu, dýchání pomocí samorozpínacího vaku ambu.
Popis techniky provedení umělého dýchání z plic do plic ůsty a plic do plic nosem u
dospělých. Při dýchání z plic do plic ústy klečíme po straně zachraňovaného a udržujeme jeho
hlavu v záklonu tlakem na čelo. Touto rukou uzavřeme stisknutím nos. Svými ústy obemkneme ústa zachraňovaného tak, aby vzduch po stranách neunikal a vydechneme do úst zachraňovaného z vlastních plic. Volíme takový objem a to i u dětí, aby se viditelně zvedal
hrudník, 1 vdech = 1 sekunda. Cítíme mírný odpor proti vlastnímu dechu, jak přetlakem
plníme plíce zachraňovaného. Při dýchání z plic do plic nosem musíme palcem ruky, která je na bradě, uzavřít při umělém dechu rty zachraňovaného a obemknout ústy jeho nos. Pro výdech oddálíme svá ústa a uvolníme v obou případech ústa zachraňovaného. Hrudník vlastní vahou poklesne a dojde k výdechu.
Popis techniky dýchání pomocí samorozpínacího vaku ambu. Podrobný popis ambu vaku viz obrázek č 3 v příloze. Masku volíme takové velikosti, aby zabezpečovala těstnost. Masku
přikládáme na ústa a nos postiženého, hlavu dospělého udržujeme v záklonu pomocí tzv.
C hmatu ( poloha prstů a palce ve tvaru písmene C na masce ), v případě dítěte je záklon
hlavy menší. Ambu vak stlačujeme jednou rukou, objem má cca 1200 ml. Pro novorozence
používáme speciální ambu vak a masku ( kulatého tvaru ).
Každý ambuvak musí být vybaven rezervoárem pro kyslík ( nebo vrapovou hadičkou v
případě ambu vaku pro novorozence ) k dosažení optimální koncentrace kyslíku
ve vdechované směsi. Použití ambu vaku bez rezervoáru kyslíku je považováno za hrubou
chybu. Každý zdravotnický zaměstnanec Nemocnice Kyjov musí ovládat techniku dýchání za
pomoci ambu vaku. Při zajištění dýchacích cest intubační kanylou srdeční masáž
nepřerušujeme. Vdech aplikujeme synchronně při dekompresi hrudníku. Při zajištění DC
supraglotickou pomůckou (LMA) je v součastnosti doporučeno přerušit kompresi v době
vdechu. Aktuální poměr komprese a vdechu je 30:2.
Oxygenoterapie
Při neodkladné resuscitaci a při zvládání náhlé hrozivé dechové nedostatečnosti je nezbytné co nejdříve zajistit největší možný přívod kyslíku. Optimálním opatřením je umělá ventilace plic
čistým kyslíkem.V případě, že postižený dostatečně spontánně dýchá, zajistíme vdechování co nejvyššího podílu kyslíku ve vdechované směsi plynů. Pomůckou pro tento účel jsou obličejové masky pro léčbu kyslíkem, ambu vaky s rezervoárem pro kyslík. Je třeba volit dostatečný průtok 100 % kyslíku tj. 10 l/min.
Elektroimpulzoterapie
Defibrilace - je prováděna při komorové fibrilaci. Nejčastější příčinou komorové fibrilace
je ischémie myokardu, ale i hypoxie, hypotermie, porucha vnitřního prostředí (acidóza i
extrémní alkalóza, poruchy iontové rovnováhy), úraz elektrickým proudem, intoxikace a
řada dalších příčin a okolností. Žádná farmakoterapie sama o sobě nezruší fibrilaci
komor. K defibrilaci používáme výboj vysokého napětí stejnosměrného proudu o velmi krátké
době trvání, cca 0,01 sec. Výboj vytvoří současnou depolarizaci všech srdečních myofibril,
zruší naráz elektrickou aktivitu srdce a umožní, aby se jednotlivá centra srdeční automacie
ujala své funkce v příslušném hierarchickém pořadí. Trvání fibrilace snižuje pravděpodobnost
úspěchu defibrilace. Nejčastěji defibrilujeme nepřímo, přes hrudní stěnu.
Postup: elektrody defibrilátoru pevně přitiskneme celou plochou na povrch hrudníku
postiženého. Ke snížení přechodového odporu elektrody předem potřeme vodivou pastou,
případně je můžeme podložit mulem smočeným v isotonickém roztoku NaCl. Jednu elektrodu (je-li výjimečně vyznačena polarita, pak záporně nabitou) přitiskneme do úhlu mezi horní konec sterna a pravou klíční kost. Druhou elektrodu umístíme do oblasti srdečního hrotu běžně na hrudníku vlevo, v přední axilární čáře ve výši prsní bradavky). Energie výboje je závislá na typu přístroje pro tzv. monofázický defibrilátor je to 360 J, pro bifázický pak 200 J. Pokud bifázický defibrilátor umožnuje zvyšování energie je racionální pro opakované výboje energii navýšit až na 360 J. Pro děti je doporučen výboj ( bez ohledu na typ přístroje - bifázický, monofázický) o energii 4J/kg. Po každém výboji musí být již alespoň po dobu 2
minut prováděna neodkladná resuscitace. Masáž srdce a umělou ventilaci plic přerušujeme vždy jen na dobu nezbytnou pro defibrilační výboj, následné hodnocení EKG.Výboj elektrického proudu představuje nebezpečí - pro postiženého i pro zachránce. Při opakovaném užití výboje o vysoké energii je nebezpečí tepelného poškození myokardu. Nejsou-li elektrody k postiženému přitisknuty pevně a celou plochou, vzniká nebezpečí popálení kůže. I zachránci jsou ohroženi a v okamžiku výboje se nesmí dotýkat postiženého ani jeho lůžka. S defibrilátorem – stejně jako s ostatními pomůckami a přístroji - je třeba se důkladně seznámit. Přístroje různých výrobců mívají různé charakteristiky, parametry i způsob ovládání. S tím vším se musí potencionální uživatelé seznámit! V Nemocnici Kyjov musí být garantovaná dostupnost defibrilátoru do 3 minut, kdekoliv v areálu nemocnice.
Zajištění vstupu do cevního řečiště. Pokud během NR nelze zajistit periferní venózní přístup, je plně indikováno provedení intraoseálního přístupu. Intraoseální vrtačka a jehly jsou ve výbavě resucitačního týmu. Zajištění centrálního žilního katetru není během resuscitace v součastnosti doporučeno.
EKG monitorace
Jeli defibrilátor vybaven modulem snímaní EKG připojíme pacienta na tento modul,
pokud ne, pak na dostupný monitor. Pokud není dostupný monitor, nebo defibrilátor s
monitorem EKG ( standartní oddělení ), je připojeno snímání EKG resuscitačním
týmem. Resuscitační tým je vybaven bifázickým defibrilátorem s modulem EKG.
Základní farmakoterapie během NR
Adrenalin v dávce 1 mg je v algoritmu léčby defibrilovatelných rytmů indikován až po
třetím výboji, při asystolii nebo bezpulzové elektrické aktivitě co nejdříve po zajištění
nitrožilního nebo intraoseálního vstupu.
Stejná dávka tj. 1 mg je od této chvíle opakována každých 3 až 5 minut ( po každém
druhém cyklu NR , případně výboji).
Amiodaron je indikován při fibrilaci komor nebo bezpulzové komorové tachykardii v
dávce 300 mg a aplikován je po třetím defibrilačním výboji.
Resuscitační tým Nemocnice Kyjov
Resuscitační tým je zajišťován atestovaným lékařem oddělení ARO a setrou oddělení
ARO.
Dostupný je nepřetržitě 24 hodin denně na telefonním čísle 518 601 332, 518 601 335.
Resusictační tým se musí dostavit k postižené osobě kdekoliv v areálu nemocnice do 3
minut.
C3. Podmínky ukončení procesu péče
Výstupní kriteria pacienta
Ukončení neodkladné resuscitace
Neodkladnou resuscitaci ukončíme
neodkladnou resuscitaci může ukončit pouze lékař.
lékař ukončí neodkladnou resuscitaci v těchto případech :
1. dojde obnovení oběhu
2. jsou-li přítomny jisté známky smrti
3. trvá-li bez přerušení asystolie více jak 30 minut během NR
4. pokud se během NR objevila komorová fibrilace je doporučeno ukončit NR až za 60 minut
5. pokud během NR byla podána trombolýza doporuje se NR ukončit až za 90 minut
6. pokud je přítomna hypotermie pacienta, doporučuje se ukončit NR až po obnovení normální teploty jádra ( nad 36 st.)
nezdravotnický a nelékařský zdravotnický personál nemocnice může ukončit NR jen při plném obnovení dýchání a oběhu, nebo na základě rozhodnutí přivolaného lékaře, resuscitačního týmu
Partneři na výstupu, možnosti další léčby:
Pokud pacient přežije KPR, musí být předáván partnerům poskytujícím další péči s kompletní informací o příčinách selhání životních funkcí a o průběhu a výsledku KPR tak, aby následná péče byla prováděna s ohledem na možné funkční defekty po KPR a aby byla cílena na prevenci recidivy stavu, který vedl k zahájení KPR.
D Výsledky – kriteria a indikátory kvality péče
Část standardu
Kontrolní kriteria
Způsob kontroly
Podmínky zahájení péče
Čas od vzniku náhlé , život ohrožující příhody do doby , kdy je zahájena rozšířená NR
Záznam v dokumentaci
Podmínky zahájení péče
Rychlé a kvalifikované zhodnocení stavu životních funkcí
Záznam v dokumentaci
Proces
Vyšetření a terapie dle VD , snaha o určení etiologie stavu
Záznam v dokumentaci
Podmínky ukončení péče
Zhodnocení kriterií, na základě kterých bylo rozhodnuto o ukončení NR.
Záznam v dokumentaci
E Požadavky na vybavení technikou , léky a zdravotními pomůckami.
E1 Vybavení jednotlivých oddělení přístroji a zdravotními pomůckami a léky.
JIP : chirugie, interna, gynekologie a RTG, ARO
Defibrilátor ( doporučen bifázický ) + monitor vitálních funkcí.
Přívod kyslíku tj. centrální rozvod + kyslíková láhev s redukčním ventilem a průtokoměrem.
Vakuová nebo elektrická odsávačka.
Laryngoskop, lžíce min. velikostí 4 a 5.
Pomůcky
endotracheální kanyly velikostí 7 až 9
quicktrach pro dospělé velikost 4 jen na odd. ARO
I-GEL velikosti 3,4,5 alternativa ústní a nosní vzduchovod
odsávací cévky velikost 16 oranžová, 18 červená.
ambuvak s rezervoárem a PEEP ventilem a s hadičkou k napojení O2.
antimikrobiální filtr.
obličejové masky velikost 3 a 4 a 5.
20ml injekční stříkačky min 2x.
1 cm široká náplast.
1x zavaděč s měkkou špičkou.
kleště Magill.
fonendoskop
kanyly 20 G růžové a 22 G modré
dětský set spojovací hadičky 50 cm 2x
infuzní set 2x
intraoseální jehla jednorázová pro dospělé (modrá) jen stolek ARO
spojky, kohoutky, trojcestné.
injekční stříkačky 2,5,10,20 ml min 2x.
jehla zelená 2x.
čtverce 4x.
curapor 2x.
sterilní rouška
jednorázový ochranný plášť
ústenka
rukavice
Léky
Adrenalin 1 mg bal. 5x 1 ml.
Atropin 0.5 mg bal.10 x 1 ml.
Cordaron 300 mg bal. (Sedacoron 150 mg ) 5x3 ml.
Mesocain l% bal. 10 x10 ml.
Solumedrol 250 mg bal. 1x 250 mg.
8.4% NaHCO3 100 ml inf.
Noradrenalin 1 mg bal. 5x1ml.
Dormicum 5 mg bal. 10x1ml.
Hypnomidate 20 mg bal. 5x 10 ml.
Propofol 1 % 200 mg bal. 5x 20 ml.
Succinylcholinjodid 100 mg bal. 1x100 mg.
Seduxen 10mg bal. 10 x 2 ml.
Mesocain gel.
Hydrocortison 100 mg.
F1/1 250 a 500 ml.
40%glukoza bal. 10 ml.
Aqua pro inj. Amp. bal. 10 ml.
Volulyte 6% 500 ml.
Dezinfekce (Cutasept)
Glukoza 5% 100 ml.
Vybavení dětské JIP
Defibrilátor vybavený monitorací elektrické aktivity srdeční + monitor
vitálních funkcí.
Přívod kyslíku tj. centrální rozvod + kyslíková láhev s redukčním ventilem a
průtokoměrem.
Centrální sání nebo elektrická odsávačka.
Laryngoskop, lžíce minimálně velikostí 1 a 2.
Pomůcky.
endotracheální kanyly velikostí 2.5 až 7.5 2x.
I-GEL velikosti 1,2, 3
odsávací cévky velikost 8,10,16,18 2x.
ambuvak s rezervoárem dětský + pro dospělé, s hadičkou k napojení na O2
antimikrobiální filtr
obličejové masky velikosti 1,2,3,4
20 ml injekční stříkačky min 2x.
1cm široká náplast
3x zavaděč s měkkou špičkou
kleště Magill.
fonendoskop
kanyly modrá a žlutá, růžová 3x.
dětský set spojovací hadička 50 cm 2x.
infuzní set 2x.
intraoseální jehla jednorázová dětská červená
spojky, kohoutky trojcestný.
stříkačky 2,5,10, 20 ml min 2x.
náplast transpore 1x.
curapor i.v. 2x.
čtverce 4x.
jehla zelená 2x.
sterilní rouška
jednorázový ochranný plášť
ústenka
rukavice
Léky
Adrenalin 1 mg bal. 5x 1 ml.
Atropin 0.5 mg bal.10 x 1 ml.
Cordaron 300 mg bal. (Sedacoron 150 mg ) 5x3 ml.
Mesocain l% bal. 10 x10 ml.
Solumedrol bal. 1x 250 mg ,1x 125 mg.
Hydrocortison 100 mg 2x.
8.4% a 4.2 % NaHCO3 100 ml inf.
Noradrenalin 1 mg bal. 5x1ml.
Dormicum 5 mg bal. 10x1ml.
Hypnomidate 20 mg bal. 5x 10 ml.
Propofol 1 % 200 mg bal. 5x 20 ml.
Succinylcholinjodid 100 mg bal. 1x100 mg.
Seduxen 10mg bal. 10 x 2 ml.
Mesocain gel.
Xylocaine 10 % spray.
Dezinfekce ( Cutasept ).
F1/1 250 a 500 ml.
40%glukoza bal. 10 ml.
Aqua pro inj. Amp. bal. 10 ml.
Volulyte 6 % 500 ml.
Glukoza 5% 100 ml.
Vybavení standartních oddělení přístroji a pomůckami a léky ( mimo patologii a mikrobiologii a ústavní lékárnu )
Defibrilátor v dosahu do 3 minut.
Kyslíková láhev s redukčním ventilem a průtokoměrem nebo centrální rozvod plynů.
Elektrická odsávačka.
Pomůcky
I-GEL 3,4,5 ( tam kde jsou klienti i děti pak i velikosti 1,2) nebo combitube, alternativa nosní a ustní vzduchovody.
ambuvak s rezervoárem.
odsávací cévky velikosti 16 oranžová, 18 červená.
20 ml stříkačka., l cm široká náplast.
obličejové masky velikosti 3 a 4 a 5 ( tam kde jsou klienti i děti pak velikosti 1 a 2).
antibakteriální filtr.
kanyly 20 G růžová a 22 G modrá 2x.
dětský set spojovací hadička 50 cm 2x.
infuzní set 2x.
spojky, kohoutky trojcestný.
stříkačky 2,5,10,20 ml 2x
jehla 2x zelená.
čtverce 4x.
curapor i.v. 2x.
sterilní rouška
jednorázový ochranný plášť
ústenka
rukavice
Léčiva
Adrenalin 1 mg bal. 5x 1 ml.
Cordaron 300 mg bal. (Sedacoron 150 mg ) 5x3 ml.
Mesocain gel.
F1/1 250a 500 ml.
40%glukoza bal. 10 ml.
Aqua pro inj. Amp. bal. 10 ml.
Dezinfekce ( Cutasept ).
Xylocaine 10 % spray.
Glukoza 5 % 100 ml ( k podání amiodaronu )
Vybavení resuscitačního týmu nemocnice Kyjov
Defibrilátor ( samostatně přenosný )
Požadavky na defibrilátor :
bifázický
vybaven monitorací elektrické aktivity srdeční
vybaven monitorem vitálních funkcí ( lze nahradit přenosným pulsním oxymetrem )
je uzpůsoben k elektroimpulzoterapii pro všechny věkové kategorie ( výměnné elektrody)
umožňuje kapnometrické měření ( lze nahradit externím přenosným kapnometrem)
Společný batoh pro děti a dospělé.
Kyslíková láhev s redukčním ventilem a průtokoměrem.
Přenosná elektrická odsávačka.
Laryngoskop, lžíce minimálně velikostí 1 až 5
Intraoseální jehly s vrtačkou ( všechny velikosti děti až obézní )
Batoh pro děti :
Pomůcky.
endotracheální kanyly velikostí 2.5 až 7.5 2x.
I-GEL velikosti 1,2, 3
odsávací cévky velikost 8,10,16,18 2x.
ambuvak s rezervoárem dětský + pro dospělé, s hadičkou k napojení na O2
antimikrobiální filtr
obličejové masky velikosti 1,2,3,4
20 ml injekční stříkačky min 2x.
1cm široká náplast
3x zavaděč s měkkou špičkou
kleště Magill.
fonendoskop
kanyly modrá a žlutá, růžová 3x.
dětský set spojovací hadička 50 cm 2x.
infuzní set 2x.
intraoseální jehla jednorázová dětská červená
spojky, kohoutky trojcestný.
stříkačky 2,5,10, 20 ml min 2x.
náplast transpore 1x.
curapor i.v. 2x.
čtverce 4x.
jehla zelená 2x.
sterilní rouška
jednorázový ochranný plášť
ústenka
rukavice
Léky
Adrenalin 1 mg bal. 5x 1 ml.
Atropin 0.5 mg bal.10 x 1 ml.
Cordaron 300 mg bal. (Sedacoron 150 mg ) 5x3 ml.
Mesocain l% bal. 10 x10 ml.
Solumedrol bal. 1x 250 mg ,1x 125 mg.
Hydrocortison 100 mg 2x.
8.4% a 4.2 % NaHCO3 100 ml inf.
Noradrenalin 1 mg bal. 5x1ml.
Dormicum 5 mg bal. 10x1ml.
Hypnomidate 20 mg bal. 5x 10 ml.
Propofol 1 % 200 mg bal. 5x 20 ml.
Succinylcholinjodid 100 mg bal. 1x100 mg.
Seduxen 10mg bal. 10 x 2 ml.
Mesocain gel.
Xylocaine 10 % spray.
Dezinfekce ( Cutasept ).
F1/1 250 a 500 ml.
40%glukoza bal. 10 ml.
Aqua pro inj. Amp. bal. 10 ml.
Volulyte 6 % 500 ml.
Glukoza 5% 100 ml.
Batoh pro dospělé :
Pomůcky
endotracheální kanyly velikostí 7 až 9
quicktrach pro dospělé velikost 4 jen na odd. ARO
I-GEL velikosti 3,4,5 alternativa ústní a nosní vzduchovod
odsávací cévky velikost 16 oranžová, 18 červená.
ambuvak s rezervoárem a PEEP ventilem a s hadičkou k napojení O2.
antimikrobiální filtr.
obličejové masky velikost 3 a 4 a 5.
20ml injekční stříkačky min 2x.
1 cm široká náplast.
1x zavaděč s měkkou špičkou.
kleště Magill.
fonendoskop
kanyly 20 G růžové a 22 G modré
dětský set spojovací hadičky 50 cm 2x
infuzní set 2x
intraoseální jehla jednorázová pro dospělé (modrá) jen stolek ARO
spojky, kohoutky, trojcestné.
injekční stříkačky 2,5,10,20 ml min 2x.
jehla zelená 2x.
čtverce 4x.
curapor 2x.
sterilní rouška
jednorázový ochranný plášť
ústenka
rukavice
Léky
Adrenalin 1 mg bal. 5x 1 ml.
Atropin 0.5 mg bal.10 x 1 ml.
Cordaron 300 mg bal. (Sedacoron 150 mg ) 5x3 ml.
Mesocain l% bal. 10 x10 ml.
Solumedrol 250 mg bal. 1x 250 mg.
8.4% NaHCO3 100 ml inf.
Noradrenalin 1 mg bal. 5x1ml.
Dormicum 5 mg bal. 10x1ml.
Hypnomidate 20 mg bal. 5x 10 ml.
Propofol 1 % 200 mg bal. 5x 20 ml.
Succinylcholinjodid 100 mg bal. 1x100 mg.
Seduxen 10mg bal. 10 x 2 ml.
Mesocain gel.
Hydrocortison 100 mg.
F1/1 250 a 500 ml.
40%glukoza bal. 10 ml.
Aqua pro inj. Amp. bal. 10 ml.
Volulyte 6% 500 ml.
Dezinfekce (Cutasept)
Glukoza 5% 100 ml.
Komentáře
Přehled komentářů
kxTn
MuTA - 'vGiwBt<'">nSRIll